スキルアップ
在宅医療
【生活の困難さと医療の必要度から見るケア移行①】各医療機関の担当領域
はじめに
2025年4月からかかりつけ医機能報告制度がはじまりました。これは医療機関が「慢性疾患を持つ高齢者などを支えるかかりつけ医としての機能」を都道府県に報告し、その情報を元に国民が医療機関を選びやすく、地域で不足する機能を補うための制度です。医療機関の機能の「見える化」と地域医療体制の強化が目的で、報告された情報は集約・公表され、地域協議会で不足機能の改善策が検討されます。
医療が高度化した現在、一人の医師や一つの医療機関だけで、患者や地域のすべてのニーズに応えることは現実的ではありません。そのため、面で対応していくことが必要になります。
では実際にはどの時期になったらケア移行をしたらいいのでしょうか?そしてそれは誰がはじめ、どうやって移行すればいいのでしょうか?
高齢者医療・在宅医療委員会二人主治医制チームでは長年この問題に取り組んできました。その中で見えてきたのは、生活が難しくなるほどケア移行の必要性が高まるということでした。今回は医療の高度さと生活の難しさを軸にしてケア移行を検討します。
生活が難しくなると受診や日頃の管理にもサポートが必要になる
歳をとったり、病状が悪くなったりすると、徐々に生活が難しくなっていきます。そうすると自分で病院に受診したりするのが難しくなり、そして食事や排せつ、服薬管理なども難しくなっていきます。ただし、診察室ではその部分が見えないこともよく経験します。診察室でスムーズにお話されている方が、実は一人では受診できず、病院まで家族に連れてきてもらっている。そして、食事の準備も難しくパンやお惣菜で食事をすませ、とても塩分制限や1日4回の薬の管理まで手がまわらない、こういうことは少なくありません。
このような患者さんには医療へのアクセスの改善、治療負担の軽減やサポートなどを考えていく必要があります。このような生活の難しさの評価や介入ができることは医療・介護の一つの重要な領域と言っていいでしょう。
マイナートラブルに対応するのは誰?
また、このような時期になると、もともとの基礎疾患の他に感染症や便秘、転倒、皮膚トラブルなど様々な問題が起こりやすくなります。さらにそれらを患者自身で解決する能力が低下しているために、医療機関への依存度は高くなります。一方で、よく起きる健康問題は基幹病院の専門医が診なくても対応できることが多いです。
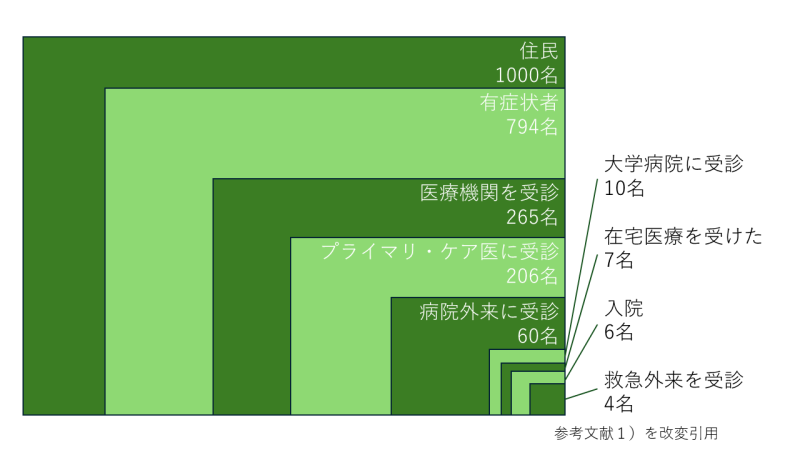
図1は1000人の住人がいた場合にどれくらいの人が医療機関を受診するか、福井らによる研究結果です。1ヶ月で794名が何らかの症状を訴え、265名が通院し、206名がプライマリ・ケア医、60名が病院の外来、10名が大学病院の外来、7名が在宅医療、6名が入院、4名が救急外来を受診しました。1)
つまり、発生する健康問題のある程度はプライマリ・ケア医で対応できます。
2025年4月からかかりつけ医機能報告制度がはじまりました。これは医療機関が「慢性疾患を持つ高齢者などを支えるかかりつけ医としての機能」を都道府県に報告し、その情報を元に国民が医療機関を選びやすく、地域で不足する機能を補うための制度です。医療機関の機能の「見える化」と地域医療体制の強化が目的で、報告された情報は集約・公表され、地域協議会で不足機能の改善策が検討されます。
医療が高度化した現在、一人の医師や一つの医療機関だけで、患者や地域のすべてのニーズに応えることは現実的ではありません。そのため、面で対応していくことが必要になります。
では実際にはどの時期になったらケア移行をしたらいいのでしょうか?そしてそれは誰がはじめ、どうやって移行すればいいのでしょうか?
高齢者医療・在宅医療委員会二人主治医制チームでは長年この問題に取り組んできました。その中で見えてきたのは、生活が難しくなるほどケア移行の必要性が高まるということでした。今回は医療の高度さと生活の難しさを軸にしてケア移行を検討します。
生活が難しくなると受診や日頃の管理にもサポートが必要になる
歳をとったり、病状が悪くなったりすると、徐々に生活が難しくなっていきます。そうすると自分で病院に受診したりするのが難しくなり、そして食事や排せつ、服薬管理なども難しくなっていきます。ただし、診察室ではその部分が見えないこともよく経験します。診察室でスムーズにお話されている方が、実は一人では受診できず、病院まで家族に連れてきてもらっている。そして、食事の準備も難しくパンやお惣菜で食事をすませ、とても塩分制限や1日4回の薬の管理まで手がまわらない、こういうことは少なくありません。
このような患者さんには医療へのアクセスの改善、治療負担の軽減やサポートなどを考えていく必要があります。このような生活の難しさの評価や介入ができることは医療・介護の一つの重要な領域と言っていいでしょう。
マイナートラブルに対応するのは誰?
また、このような時期になると、もともとの基礎疾患の他に感染症や便秘、転倒、皮膚トラブルなど様々な問題が起こりやすくなります。さらにそれらを患者自身で解決する能力が低下しているために、医療機関への依存度は高くなります。一方で、よく起きる健康問題は基幹病院の専門医が診なくても対応できることが多いです。
図1は1000人の住人がいた場合にどれくらいの人が医療機関を受診するか、福井らによる研究結果です。1ヶ月で794名が何らかの症状を訴え、265名が通院し、206名がプライマリ・ケア医、60名が病院の外来、10名が大学病院の外来、7名が在宅医療、6名が入院、4名が救急外来を受診しました。1)
つまり、発生する健康問題のある程度はプライマリ・ケア医で対応できます。
また、基幹病院の専門性の高い外来で便秘や軽度の湿疹などまで対応するのは時間的に難しく、本来の役割ともかけ離れており、費用対効果が高いとは言いにくいでしょう。
プライマリ・ケアの5つの理念2)としてあげられるAccessibility(近接性)やComprehensiveness(包括性)をもつプライマリ・ケアが窓口となり、患者それぞれのAccessibilityの改善に努め、必要時には専門医に受診できるように調整することが大事です。なお、Accessibilityの改善の例としては、介護タクシーや訪問診療もそうですし、地域の病院で行われている送迎や巡回診療などもあるでしょう。また訪問看護やオンライン診療を併用することなども考えられます。
そして、地域の基幹病院と診療所では対象とする範囲も異なります。基幹病院が数十kmの範囲をカバーするのに対して、診療所は数kmとより狭い範囲を対象とします。そのため、地域の医療介護機関との連携もしやすいですし、患者の関係者と会う機会も多くなります。このようにプライマリ・ケアには生活が見えやすい土壌があります。
生活の難しさと医療の高度さごとの担当機関
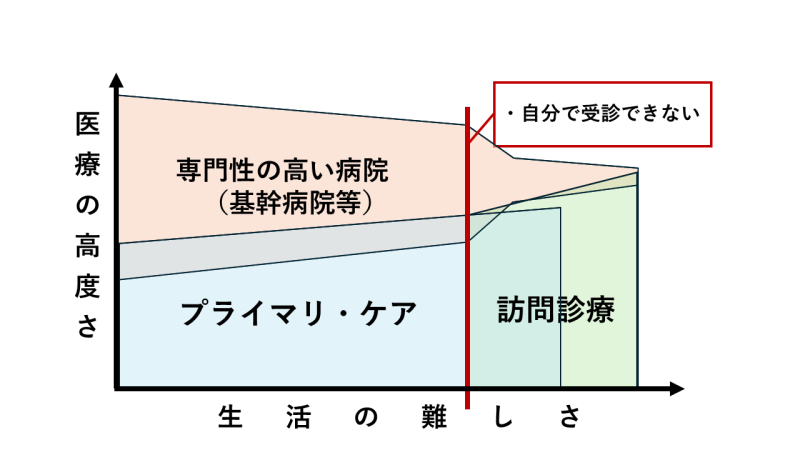
さて、以下の図2は生活の難しさと医療の高度さごとの担当機関の図です。医療が高度になるほど専門性の高い病院、つまり基幹病院等で対応する必要があり、一定の高度さを必要としない場合はプライマリ・ケアで対応することができます。なお、プライマリ・ケアの中には看護師や保健師への相談やセルフメディケーションも含まれます。
プライマリ・ケアの5つの理念2)としてあげられるAccessibility(近接性)やComprehensiveness(包括性)をもつプライマリ・ケアが窓口となり、患者それぞれのAccessibilityの改善に努め、必要時には専門医に受診できるように調整することが大事です。なお、Accessibilityの改善の例としては、介護タクシーや訪問診療もそうですし、地域の病院で行われている送迎や巡回診療などもあるでしょう。また訪問看護やオンライン診療を併用することなども考えられます。
そして、地域の基幹病院と診療所では対象とする範囲も異なります。基幹病院が数十kmの範囲をカバーするのに対して、診療所は数kmとより狭い範囲を対象とします。そのため、地域の医療介護機関との連携もしやすいですし、患者の関係者と会う機会も多くなります。このようにプライマリ・ケアには生活が見えやすい土壌があります。
生活の難しさと医療の高度さごとの担当機関
さて、以下の図2は生活の難しさと医療の高度さごとの担当機関の図です。医療が高度になるほど専門性の高い病院、つまり基幹病院等で対応する必要があり、一定の高度さを必要としない場合はプライマリ・ケアで対応することができます。なお、プライマリ・ケアの中には看護師や保健師への相談やセルフメディケーションも含まれます。
図2のように生活が難しくなるにつれて専門性の高い病院への受診のハードルがあがり、その分をプライマリ・ケアで対応する必要がでてきます。また、生活が難しくなるということは体力的にも低下してきますので、できる医療の範囲は狭まっていきます。そのため必要な医療の高度さも減っていきます。
そして、ある一定のラインで自分では受診ができなくなり、それと合わせて急激に専門性の高い病院での加療が難しくなります。ただし、難病などで高度な医療がどうしても必要な患者には数か月に1回と受診頻度を落としてでも専門性の高い病院にかかり続けないといけないでしょう。その後、さらに生活の難しさが増していくと、プライマリ・ケアの外来に受診することも難しくなり、訪問診療が必要となっていきます。
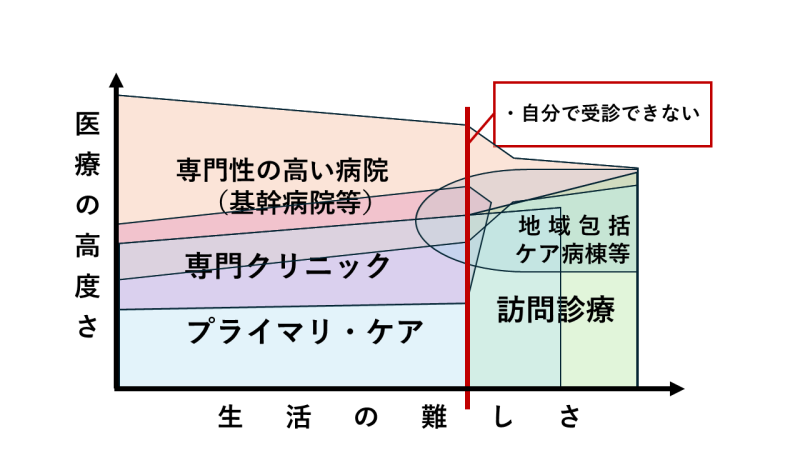
図2に地域包括ケア病棟等と専門クリニックを追加したものが図3になります。
そして、ある一定のラインで自分では受診ができなくなり、それと合わせて急激に専門性の高い病院での加療が難しくなります。ただし、難病などで高度な医療がどうしても必要な患者には数か月に1回と受診頻度を落としてでも専門性の高い病院にかかり続けないといけないでしょう。その後、さらに生活の難しさが増していくと、プライマリ・ケアの外来に受診することも難しくなり、訪問診療が必要となっていきます。
図2に地域包括ケア病棟等と専門クリニックを追加したものが図3になります。
生活の難しさが一定以上になった方では、自宅での生活が一時的に困難となる場面が生じます。そのような際に、地域包括ケア病棟等が高齢者の亜急性期対応、リハビリ、在宅復帰支援、レスパイト入院などを担う重要な役割を果たします。
また、プライマリ・ケアを担当しない専門クリニックは専門性の高い病院とプライマリ・ケアの中間の立ち位置になるかと思います。
なお、本来は訪問診療もプライマリ・ケアに含まれると思いますが、プライマリ・ケアを担う医療機関の中にも訪問診療を行っていない医療機関は多く、担当機関を考えやすくするために分けて記載しております。
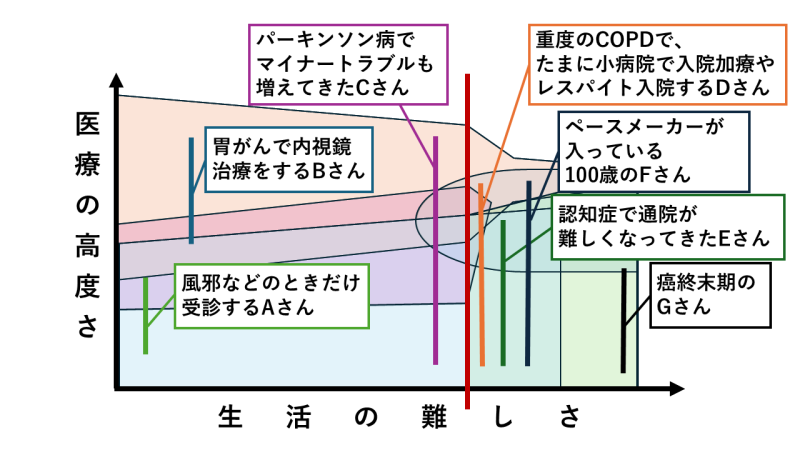
実際の事例で考えてみましょう。図4は各事例ごとの必要な医療範囲を棒で表しています。
また、プライマリ・ケアを担当しない専門クリニックは専門性の高い病院とプライマリ・ケアの中間の立ち位置になるかと思います。
なお、本来は訪問診療もプライマリ・ケアに含まれると思いますが、プライマリ・ケアを担う医療機関の中にも訪問診療を行っていない医療機関は多く、担当機関を考えやすくするために分けて記載しております。
実際の事例で考えてみましょう。図4は各事例ごとの必要な医療範囲を棒で表しています。
風邪などのときだけ受診する元気なAさんはプライマリ・ケアだけでいいでしょう。逆に胃がんで内視鏡治療をするBさんは専門性の高い病院のみの受診で問題ないかと思います。
一方で、パーキンソン病でマイナートラブルも増えてきたCさんは、専門医にかかりながら、便秘などのマイナートラブルはプライマリ・ケアで対応するのがよいでしょう。
重度のCOPDのDさんはときどき急性増悪することや、介護が難しくなることがあります。しかし、何度か急性増悪を繰り返すうちに、本人・家族は専門性の高い病院での高度な医療よりも、生活の質を重視した療養を望むようになりました。その結果、症状増悪時における入院先の選択肢として地域包括ケア病棟を選ぶことや、介護者が疲れたときのレスパイト入院が増えてきました。
認知症で通院が難しくなったEさんは専門クリニックからプライマリ・ケアにケア移行されました。ただ、通院が難しくなった際にはさらに訪問診療にケア移行することを考える必要があるでしょう。また、ペースメーカーが入っている100歳のFさんは普段は訪問診療を利用しながら年1回専門性の高い病院にかかっています。そして癌終末期のGさんは専門性の高い病院からケア移行し、訪問診療を利用しています。
このように図3を利用することで、患者さんに必要な医療機関を考えることができます。
図の使い方
各立場の方にこの図を次のように利用してもらいたいです。
患者や住民の方には医療機関ごとの役割を知り、自分がどの機関にかかっていく必要があるか考えてもらうきっかけにする。
医療者には自身の担当を意識して、必要時には適切な機関にケア移行できるように考えてもらえればと思います。
そして、行政の方には担当地域にどの医療機関が足りてないかを把握するとともに、その役割を担う医療機関を発掘、サポートしていく参考にして頂ければと思います。
この時期のケア移行については日本プライマリ・ケア連合学会ホームページにも記事を掲載しておりますのでぜひご参照ください。
以下、関連記事URL
https://www.primarycare-japan.com/news.php?search=1&tags;=ケア移行
社会医療法人関愛会 よつばファミリークリニック
大分大学医学部 総合診療・総合内科学講座
藤谷 直明
参考文献)
1)Fukui T, Rahman M, Ohde S, Hoshino E, Kimura T, Urayama KY, Omata F, Deshpande GA, Takahashi O. Reassessing the Ecology of Medical Care in Japan. J Community Health. 2017 Oct;42(5):935-941. doi: 10.1007/s10900-017-0337-4. PMID: 28364318.
2)岡田唯男:プライマリ・ケア言始め―今さら聞けないひととことば―ACCCA(1978,1996).プライマリ・ケア 1 : 44,2016
一方で、パーキンソン病でマイナートラブルも増えてきたCさんは、専門医にかかりながら、便秘などのマイナートラブルはプライマリ・ケアで対応するのがよいでしょう。
重度のCOPDのDさんはときどき急性増悪することや、介護が難しくなることがあります。しかし、何度か急性増悪を繰り返すうちに、本人・家族は専門性の高い病院での高度な医療よりも、生活の質を重視した療養を望むようになりました。その結果、症状増悪時における入院先の選択肢として地域包括ケア病棟を選ぶことや、介護者が疲れたときのレスパイト入院が増えてきました。
認知症で通院が難しくなったEさんは専門クリニックからプライマリ・ケアにケア移行されました。ただ、通院が難しくなった際にはさらに訪問診療にケア移行することを考える必要があるでしょう。また、ペースメーカーが入っている100歳のFさんは普段は訪問診療を利用しながら年1回専門性の高い病院にかかっています。そして癌終末期のGさんは専門性の高い病院からケア移行し、訪問診療を利用しています。
このように図3を利用することで、患者さんに必要な医療機関を考えることができます。
図の使い方
各立場の方にこの図を次のように利用してもらいたいです。
患者や住民の方には医療機関ごとの役割を知り、自分がどの機関にかかっていく必要があるか考えてもらうきっかけにする。
医療者には自身の担当を意識して、必要時には適切な機関にケア移行できるように考えてもらえればと思います。
そして、行政の方には担当地域にどの医療機関が足りてないかを把握するとともに、その役割を担う医療機関を発掘、サポートしていく参考にして頂ければと思います。
この時期のケア移行については日本プライマリ・ケア連合学会ホームページにも記事を掲載しておりますのでぜひご参照ください。
以下、関連記事URL
https://www.primarycare-japan.com/news.php?search=1&tags;=ケア移行
社会医療法人関愛会 よつばファミリークリニック
大分大学医学部 総合診療・総合内科学講座
藤谷 直明
参考文献)
1)Fukui T, Rahman M, Ohde S, Hoshino E, Kimura T, Urayama KY, Omata F, Deshpande GA, Takahashi O. Reassessing the Ecology of Medical Care in Japan. J Community Health. 2017 Oct;42(5):935-941. doi: 10.1007/s10900-017-0337-4. PMID: 28364318.
2)岡田唯男:プライマリ・ケア言始め―今さら聞けないひととことば―ACCCA(1978,1996).プライマリ・ケア 1 : 44,2016
最終更新:2026年02月23日 11時58分